Czy tabletki
antykoncepcyjne
pomagają na bolesne
miesiączki i PMS?

Bóle przedmiesiączkowe – przyczyna
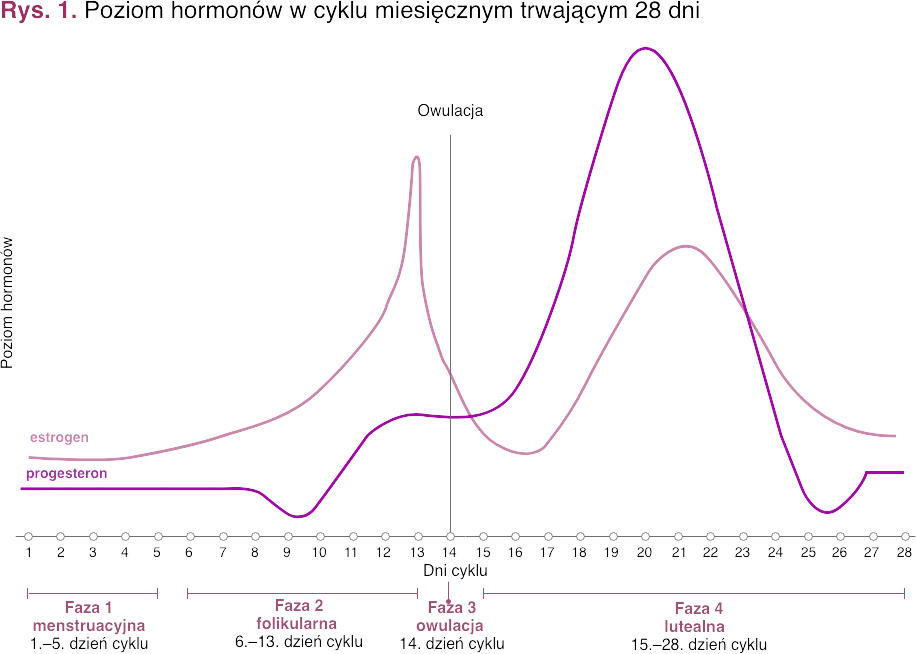
Bolesne miesiączkowanie (dysmenorrhoea) dotyczy wielu kobiet, szczególnie w młodym wieku. Dolegliwość rozpoznaje się u ok. 20–90% pacjentek w przedziale wiekowym 10–20 lat1. Wczesna dorosłość (20.–24. rok życia) to czas największego nasilenia zaburzenia. Nierzadko staje się ono przyczyną nieobecności w szkole i w pracy oraz wyłączenia z życia towarzyskiego. W odniesieniu do ogólnej populacji mówi się, że nawet u 20%2 pacjentek bolesne miesiączkowanie może w znaczący sposób utrudniać codzienne funkcjonowanie. Pojawienie się dysmenorrhoea jest bardziej prawdopodobne u kobiet palących oraz tych, u których wcześnie pojawiła się pierwsza miesiączka2. Nie bez znaczenia pozostają też czynniki, takie jak brak potomstwa i rodzinne występowanie bolesnych miesiączek. Dokładne przyczyny tego zaburzenia nie zostały jednak do końca poznane. Bolesne miesiączkowanie można podzielić na pierwotne i wtórne. Pierwotne dotyczy młodych pacjentek i pojawia się zwykle 1–3 lata po pierwszej miesiączce (menarche). Często cykle w tym okresie są jeszcze bezowulacyjne. Za przyczynę dysmenorrhoea uznaje się zwiększenie poziomu prostaglandyn – hormonów produkowanych przez błonę śluzową macicy w celu pozbycia się krwi miesiączkowej. Z kolei wtórne bolesne miesiączkowanie zwykle pojawia się u pacjentek, u których wcześniej nie obserwowano tej dolegliwości. Nie należy tego bagatelizować, bo przyczyną mogą być między innymi: endometrioza, stan zapalny miednicy mniejszej, infekcje czy torbiele1. Z dolegliwościami związanymi z miesiączką nieodłącznie kojarzy się PMS, czyli zespół napięcia przedmiesiączkowego (premenstrual syndrome) – problem nie do końca brany na poważnie. Kobieta z towarzyszącą huśtawką nastrojów stała się nawet bohaterką wielu żartów. Tymczasem PMS może być wieloobjawowy i potrafi bardzo uprzykrzyć życie. Wszystkiemu winne są hormony – progesteron i estrogen – których poziomy cyklicznie podnoszą się i spadają, powodując właśnie takie objawy. Przeczytaj o roli estrogenu w antykoncepcji >> Jak to wygląda w praktyce? Cykl miesiączkowy trwa od pierwszego dnia menstruacji do ostatniego dnia przed kolejną menstruacją. Ma od 21 do 35 dni (zwykle 28 dni) i można go podzielić na fazy, w których stężenie hormonów – a tym samym nastrój kobiety – ulega znacznym wahaniom.- Faza 1 – menstruacja. Poziom estrogenu i progesteronu spada, co sprawia, że samopoczucie kobiety jest lepsze niż przed miesiączką. Ciało przestaje być opuchnięte, a niższy poziom estrogenu dodatkowo poprawia przemianę materii.
- Faza 2 – folikularna. Stężenie estrogenu rośnie, dzięki czemu poprawia się stan cery i włosów. Kobieta jest pełna energii i chęci do działania.
- Faza 3 – owulacja. Estrogen osiąga wysoki poziom, a kobiecie towarzyszą doskonały nastrój i największa w całym cyklu ochota na seks. Szansa na zajście w ciążę jest w tej fazie najwyższa.
- Faza 4 – lutealna. Na początku tej fazy utrzymuje się duże stężenie estrogenu i zaczyna się produkcja progesteronu. W organizmie gromadzi się więcej wody, spada przemiana materii, ale zwykle kobieta ma jeszcze dobre samopoczucie. Po 20. dniu cyklu poziom estrogenu szybko spada. Jednocześnie zaczyna maleć stężenie progesteronu. Już od 14. dnia w cyklu 28-dniowym może pojawić się u kobiety PMS.
Objawy fizyczne i psychiczne nadchodzącego okresu
Na pojawienie się i nasilenie PMS – oprócz poziomu hormonów w organizmie – mogą mieć wpływ przeżyte stany emocjonalne, stres czy zaburzenia depresyjne. Niektóre kobiety w ogóle nie mają problemu z PMS. Zespół napięcia przedmiesiączkowego obejmuje ogromną grupę objawów, które można podzielić na psychiczne, np.:- wahania nastroju,
- ataki płaczu,
- nerwowość,
- trudności z koncentracją,
- zmęczenie,
- bezsenność,
- ból i tkliwość piersi,
- ból głowy,
- obrzęki,
- problemy skórne,
- zaparcia lub biegunka,
- zawroty głowy,
- drżenie rąk,
- zwiększony apetyt.
W jaki sposób tabletki antykoncepcyjne pomagają
radzić sobie z
objawami PMS?
Aby złagodzić objawy PMS, niezbędna jest zmiana trybu życia. Czynniki, które należy uwzględnić to:
- regularna, codzienna aktywność fizyczna,
- zbilansowana dieta,
- ograniczenie picia kawy,
- rezygnacja z alkoholu i papierosów,
- uregulowanie snu.
Jak tabletki antykoncepcyjne pomagają radzić sobie
z bolesnymi
miesiączkami?
O bolesnych miesiączkach należy powiedzieć lekarzowi ginekologowi, który skieruje pacjentkę na badania (USG, badania krwi). Następnie ustali leczenie, w zależności od nasilenia objawów i ogólnego stanu zdrowia kobiety.
Dowiedz się, jakie badania należy wykonać przed rozpoczęciem antykoncepcji hormonalnej >>
W leczeniu zespołu bolesnego miesiączkowania wykorzystuje się przede wszystkim niesteroidowe leki przeciwzapalne (np. ibuprofen) oraz tabletki antykoncepcyjne. Zawarte w nich hormony zmniejszają produkcję prostaglandyn, które są odpowiedzialne za skurcze macicy, wywołujące ból u pacjentki. Doustna antykoncepcja pozwala również regulować poziom hormonów w cyklu miesięcznym, o czym pisaliśmy już przy PMS. Warto podkreślić, że ogólne działanie tabletek antykoncepcyjnych – zmniejszenie intensywności krwawienia, skrócenie czasu trwania miesiączki i łagodzenie PMS – pomaga w walce z kłopotliwymi miesiączkami.
Jak sobie radzić z bolesnymi miesiączkami
i uciążliwym PMS
Bolesne miesiączki i syndrom PMS to zaburzenia, które dotyczą wielu kobiet. Silne objawy pojawiające się raz w miesiącu mogą być nie do wytrzymania i całkowicie wykluczać pacjentki z życia społecznego. To z kolei może prowadzić do kolejnych zaburzeń, takich jak niechęć do utrzymywania kontaktów, a nawet do depresji. Dlatego nie należy zwlekać z wizytą u ginekologa, a także ze zmianą trybu życia – więcej się ruszać, lepiej odżywiać, dobrze się wysypiać. W wielu przypadkach lekarz powinien wdrożyć leczenie. Wiemy już, że tabletki antykoncepcyjne regulują poziom hormonów, łagodzą bolesne skurcze macicy i zmniejszają intensywność krwawienia. A to sprawia, że są skutecznym ratunkiem na objawy PMS i bolesne miesiączkowanie.
Przeczytaj o zaletach antykoncepcji jednoskładnikowej >>
1 Drosdzol A., Skrzypulec V., Bolesne miesiączkowanie w ginekologii dziecięcej i dziewczęcej. Ginekologia Polska 2008; 79: 499–503.
2 https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2943779. (data dostępu 5 kwietnia 2023).


